Отключение от аппарата искусственного дыхания
Содержание
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ. Ее применяют для жизнеобеспечения, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода. Выделяют несколько видов ИВЛ – от простой ручной до аппаратной. С первой может справиться практически любой человек, вторая – требует понимания устройства и правил применения медицинского оборудования
Что такое искусственная вентиляция легких
В медицине под ИВЛ понимают искусственное вдувание воздуха в легкие с целью обеспечения газообмена между окружающей средой и альвеолами. Применяться искусственная вентиляция может в качестве меры реанимации, когда у человека серьезные нарушения самостоятельного дыхания, или в качестве средства для защиты от нехватки кислорода. Последнее состояние возникает при анестезии или заболеваниях спонтанного характера.
Формами искусственной вентиляции являются аппаратная и прямая. Первая использует газовую смесь для дыхания, которая закачивается в легкие аппаратом через интубационную трубку. Прямая подразумевает ритмичные сжимания и разжимания легких для обеспечения пассивного вдоха-выдоха без использования аппарата. Если применяется «электрическое легкое», мышцы стимулируются импульсом.
Показания для ИВЛ
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.

После операции
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию. Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования. Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
При инсульте
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода. Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
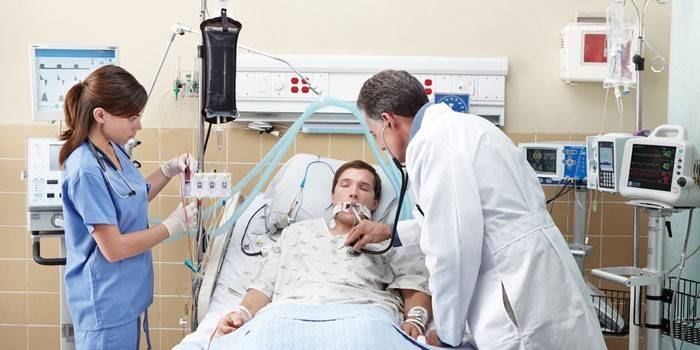
Виды ИВЛ
Современные методы искусственной вентиляции разделяют на две условные группы. Простые применяются в экстренных случаях, а аппаратные – в условиях стационара. Первые допустимо использовать при отсутствии у человека самостоятельного дыхания, у него острое развитие нарушения ритма дыхания или патологический режим. К простым методикам относят:
- Изо рта в рот или изо рта в нос – голову пострадавшего запрокидывают назад до максимального уровня, открывают вход в гортань, смещают корень языка. Проводящий процедуру становится сбоку, рукой сжимает крылья носа больного, отклоняя голову назад, другой рукой держит рот. Глубоко вдохнув, спасатель плотно прижимает губы ко рту или носу больного и резко энергично выдыхает. Больной должен выдохнуть за счет эластичности легких и грудины. Одновременно проводят массаж сердца.
- Использование S-образного воздуховода или мешка Рубена. До применения у больного нужно очистить дыхательные пути, после чего плотным образом прижать маску.
Режимы ИВЛ в реанимации
Аппарат искусственного дыхания применяется в реанимации и относится к механическому методу ИВЛ. Он состоит из респиратора и интубационной трубки или трахеостомической канюли. Для взрослого и ребенка применяют разные аппараты, отличающиеся размером вводимого устройства и настраиваемой частотой дыхания. Аппаратная ИВЛ проводится в высокочастотном режиме (более 60 циклов в минуту) с целью уменьшения дыхательного объема, снижения давления в легких, адаптации больного к респиратору и облегчения притока крови к сердцу.
Методы
Высокочастотная искусственная вентиляция делится на три способа, применяемые современными врачами:
- объемная – характеризуется частотой дыхания 80-100 в минуту;
- осцилляционная – 600-3600 в минуту с вибрацией непрерывного или прерывистого потока;
- струйная – 100-300 в минуту, является самой популярной, при ней в дыхательные пути с помощью иглы или тонкого катетера вдувается кислород или смесь газов под давлением, другие варианты проведения – интубационная трубка, трахеостома, катетер через нос или кожу.
Помимо рассмотренных способов, отличающихся по частоте дыхания, выделяют режимы ИВЛ по типу используемого аппарата:
- Автоматический – дыхание пациента полностью подавлено фармакологическими препаратами. Больной полностью дышит при помощи компрессии.
- Вспомогательный – дыхание человека сохраняется, а подачу газа осуществляют при попытке сделать вдох.
- Периодический принудительный – используется при переводе от ИВЛ к самостоятельному дыханию. Постепенное уменьшение частоты искусственных вдохов заставляет пациента дышать самому.
- С ПДКВ – при нем внутрилегочное давление остается положительным по отношению к атмосферному. Это позволяет лучше распределять воздух в легких, устранять отеки.
- Электростимуляция диафрагмы – проводится через наружные игольчатые электроды, которые раздражают нервы на диафрагме и заставляют ее ритмично сокращаться.
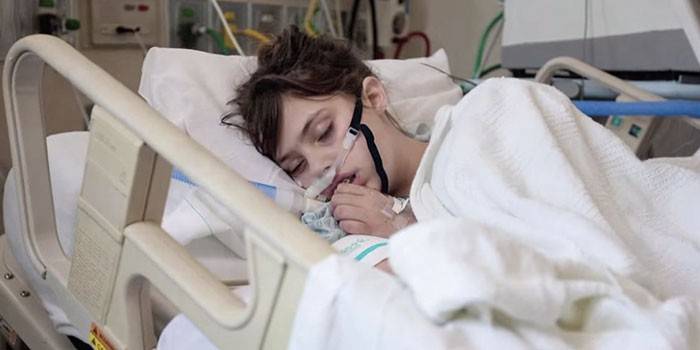
Аппарат ИВЛ
В режиме реанимации или постоперационной палате используется аппарат искусственной вентиляции легких. Это медицинское оборудование нужно для подачи газовой смеси из кислорода и сухого воздуха в легкие. Используется принудительный режим с целью насыщения клеток и крови кислородом и удаления из организма углекислого газа. Сколько разновидностей аппаратов ИВЛ:
- по виду применяемого оборудования – интубационная трубка, трахеостома, маска;
- по применяемому алгоритму работы – ручной, механический, с нейроконтролируемой вентиляцией легких;
- по возрасту – для детей, взрослых, новорожденных;
- по приводу – пневмомеханический, электронный, ручной;
- по назначению – общего, специального;
- по применяемой сфере – отделение интенсивной терапии, реанимации, послеоперационное отделение, анестезиологии, новорожденных.
Техника проведения искусственной вентиляции легких
Для выполнения искусственной вентиляции врачи используют аппараты ИВЛ. После осмотра больного доктор устанавливает частоту и глубину вдохов, подбирает газовую смесь. Газы для постоянного дыхания подаются через шланг, связанный с интубационной трубкой, аппарат регулирует и держит под контролем состав смеси. Если используется маска, закрывающая нос и рот, аппарат снабжается сигнализационной системой, оповещающей о нарушении процесса дыхания. При длительной вентиляции интубационная трубка вставляется в отверстие через переднюю стенку трахеи.
Проблемы в ходе искусственной вентиляции легких
После установки аппарата искусственной вентиляции и в ходе его функционирования могут возникнуть проблемы:
- Наличие борьбы пациента с аппаратом ИВЛ. Для исправления устраняют гипоксию, проверяют положение вставленной эндотрахеальной трубки и саму аппаратуру.
- Десинхронизация с респиратором. Приводит к падению дыхательного объема, неадекватной вентиляции. Причинами считаются кашель, задержка дыхания, патологии легких, спазмы в бронхах, неправильно установленный аппарат.
- Высокое давление в дыхательных путях. Причинами становятся: нарушение целостности трубки, бронхоспазмы, отек легких, гипоксия.

Отлучение от искусственной вентиляции легких
Применение ИВЛ может сопровождаться травмами из-за повышенного давления, пневмонии, снижения работы сердца и прочих осложнений. Поэтому важно прекратить искусственную вентиляцию как можно быстрее с учетом клинической ситуации. Показанием для отлучения является положительная динамика выздоровления с показателями:
- восстановление дыхания с частотой менее 35 в минуту;
- минутная вентиляция сократилась до 10 мл/кг или меньше;
- у пациента нет повышенной температуры или инфекции, апноэ;
- показатели крови стабильны.
Перед отлучением от респиратора проверяют остатки мышечной блокады, сокращают до минимума дозу успокаивающих препаратов. Выделяют следующие режимы отлучения от искусственной вентиляции:
- тест на спонтанное дыхание – временное отключение аппарата;
- синхронизация с собственной попыткой вдоха;
- поддержка давления – аппарат подхватывает все попытки вдоха.
Если у больного наблюдаются следующие признаки, его невозможно отключить от искусственной вентиляции:
- беспокойство;
- хронические боли;
- судороги;
- одышка;
- снижение дыхательного объема;
- тахикардия;
- повышенное давление.
Последствия
После использования аппарата ИВЛ или другого метода искусственной вентиляции не исключены побочные эффекты:
- бронхиты, пролежни слизистой бронхов, свищи;
- пневмония, кровотечения;
- снижение давления;
- внезапная остановка сердца;
- мочекаменная болезнь (на фото);
- психические нарушения;
- отек легких.
Осложнения
Не исключены и опасные осложнения ИВЛ во время применения специального аппарата или длительной терапии при помощи него:
- ухудшение состояния больного;
- потеря самостоятельного дыхания;
- пневмоторакс – скопление жидкости и воздуха в плевральной полости;
- сдавливание легких;
- соскальзывание трубки в бронхи с образованием раны.
Отключение больного от респиратора и экстубацию трахеи целесообразно начинать в утренние часы, т. к. вечером pi ночью "бдительность" персонала отделения интенсивной терапии несколько притупляется.
При ИВЛ менее суток основаниями для отключения больного от респиратора являются восстановление сознания, мышечного тонуса, стабильные показатели гемодинамики, отсутствие выраженной гиповолемии и других метаболических нарушений.
В случае проведения длительной ИВЛ вентиляция прекращается при наличии стабильного состояния больного pi устранения причины, приведшей к ИВЛ. Кроме этого, необходимыми являются восстановление сознания пациента, отсутствие значительного количества мокроты в дыхательных путях, частота дыхания менее 35 в минуту, проведение дыхания над всеми легочными полями, возможность произвольного увеличения больным дыхательного объема вдвое, инспираторное усилие более 15 см Н20, Ра02 более 60 мм рт.ст. при Fi02 менее 0,6, ДО более 5 мл/кг, ЖЕЛ более 10 мл/кг, МОД менее 10 л/мин, а также стабильность показателей гемодинамики (СИ не менее 2,8 л/мин • м , ЧСС менее 120 в мин.) и отсутствие выраженной гиповолемии.
Перевод больного на самостоятельное дыхание осуществляется через вспомогательную вентиляцию с постепенным и плавным прекращением респираторной поддержки.
При восстановлении спонтанного дыхания вентиляцию больному проводят в режиме СРАР. Между конектором интубационной трубки и Y-образным конектором респиратора устанавливается тройник. Увлажненная кислородно-воздушная смесь (Fi02 >0,4) подается в легкие, выдох осуществляется через трубку, присоединенную к тройнику и погруженную в воду на 3-5 см (ПДКВ 3-5 см №0). Сеансов такого дыхания может быть несколько в течение суток. В первые сутки после экстубации трахеи вентиляция в режиме СРАР с ПДКВ 3-4 см Н2О и FiO2 > 0,4 проводится по 20-30 минут через 2-4 часа.

Уход за больными, находящимися на ИВЛ.
В течение всего времени проведения ИВЛ больного следует поворачивать на бок в дневное время каждый час, в ночное – каждые 3 часа. При отсутствии противопоказаний (ЧМТ, ОНМК, травма позвоночника, отек легких, выраженный парез кишечника) 2-3 раза в сутки больному необходимо придавать положение постурального дренажа путем подъема ножного конца кровати на 30°.
Перед санацией трахео-бронхиального дерева целесообразно выполнение перкуссионного массажа, который проводится в фазе выдоха путем легкого поколачивания кулаком правой руки по кисти левой, положенной на грудную клетку больного. Левая ладонь перемещается по всей доступной площади грудной клетки, исключая область сердца.
При наличии у больного густой и вязкой мокроты в трахео-бронхиальное дерево через интубационную трубку вводят 5-10 мл раствора, разжижающего секрет, который состоит из антибиотика, 50 мг гидрокортизона, 25 мг тиамина хлорида, 10 мл димексида, 70 мл 0,25% раствора новокаина и изотонического раствора хлорида натрия до 150 мл.
Санация трахео-бронхиального дерева выполняется после ИВЛ в течение 2-3 минут с увеличенными на 20% дыхательным объемом и Fi02 = 1,0 или перевода больного на режим высокочастотной ИВЛ на 5-10 минут.
Санацию выполняют специальным пластиковым катетером (использование самодельных катетеров из инфузионных систем недопустимо), который присоединяется через тройник к шлангу аспиратора. При введении катетера в трахею свободное отверстие тройника должно быть открытым. Голову больного поворачивают в сторону, противоположную тому главному бронху, в который вводится катетер. После закрытия свободного отверстия тройника пальцем катетер медленно извлекают вращая.
Обычно выполняется 3-4 санации с продолжительностью каждой 15-20 секунд (не более!).
По окончании процедуры дыхательный объем и FiO2 постепенно снижают до исходного уровня.
Великобритания разрешила отключать пациентов от системы жизнеобеспечения по согласию врачей и родственников. Почему это невозможно в России? Разбирался Иван Корякин.
52-летний британский банкир — «господин И» — вел активный образ жизни, пока не перенес инсульт, пишет BBC. После этого он впал в вегетативное состояние: лежал без сознания, а пищу и воду мог получать только с помощью системы жизнеобеспечения. Мужчину поддерживал аппарат искусственной вентиляции легких. До тех пор, пока его не отключили. Лечащий врач пришел к выводу, что улучшения не будет — даже если пациент очнется, остаток жизни он будет страдать от сильных болей. Приглашенный родственниками нейрохирург со своим коллегой согласился.
Такая практика в Британии — в порядке вещей, говорит эксперт по медицинскому праву, генеральный директор юридического бюро «Золотое сечение» Асад Юсуфов: «Британская система права допускает, с точки зрения общественных интересов — интересов родственников, даже самого человека, который, может быть, сильно страдает, не выйдет из вегетативного состояния — прекращение мучений человека».
Но согласия врачей и родственников было недостаточно — необходимо было выиграть дело в суде. Национальная система здравоохранения Соединенного Королевства посчитала, что история банкира может стать прецедентом. Так в итоге и получилось: назначенный Министерством юстиции адвокат не смог — насколько это уместно — защитить пациента.
По сути, это была формальность, говорит бывший судмедэксперт, председатель коллегии адвокатов «Вашъ юридический поверенный» Константин Трапаидзе: «В этом случае мнение врачей приравнивается к экспертному, если такое заключение медицинское в документах было. Родственники согласны, защита его интересов со стороны Министерства юстиции носит формальный характер, это ни к чему бы не привело, кроме как трате времени суда и денег налогоплательщиков».
Закон четко определяет, что такое смерть пациента и когда она наступает.
Здесь — со смертью мозга. В каждом случае ее диагностирует консилиум врачей. Одного пациента могут годами держать подключенным к аппарату, а другого – нет. Мнение родственников не играет решающей роли.
Врач-реаниматолог Сергей Сеньчуков, он же иеромонах Феодорит, считает, что именно медикам должен быть доверен вопрос жизни и смерти: «Человек лишен сознания, но это не значит, что он лишен чувств. У него есть чувствительность, он реагирует на боль. При этом было бы справедливо утверждать, что отключение от аппарата — это причинение смерти от голода и жажды».
Но по-другому в России и не будет — государство считает себя единственным арбитром даже в самых серьезных вопросах, рассуждает юрист Асад Юсуфов: «У нас преобладают государственные интересы над какими-либо иными — над частной собственностью, над интересами семьи, над интересами общества. Всегда приоритет государственного интереса над частным».
Хотя в этих спорах, помимо гуманности и этики, есть еще один аспект: поддержание жизни человека стоит миллионы рублей или сотни тысяч фунтов. В Британии теперь опасаются, что решения об отключения от системы жизнеобеспечения будут принимать «исходя не из тех причин».
No related posts.